Belangrijkste resultaten
Gebruikte modellen
Voor een schatting van het tromboserisico in de geïncludeerde studies werden de Padua Prediction score en de criteria van de ACCP het vaakst gebruikt. Modellen die daarnaast zijn gebruikt en eveneens werden opgenomen in de meta-analyse, zijn de Geneva-score en de Caprini-score.
Tromboseprofylaxe schiet tekort
Gemiddeld had 50.5% van alle deelnemers een hoog VTE-risico. Dit percentage was bij de Padua Prediction score 30.4%; bij de Caprini-score 59.5%; en bij de ACCP-criteria 63.1%. Van de deelnemers met een hoog VTE-risico kreeg weliswaar een groter deel adequate tromboseprofylaxe dan in de ENDORSE-studie, het percentage bleef nog steeds ver achter bij hetgeen verwacht zou mogen worden, zo oordeelden de auteurs. Van de hoogrisicopatiënten kreeg namelijk niet meer dan 54.5% (95% BI: 46.2–62.6, I2 99%) adequate tromboseprofylaxe. Dit percentage was vergelijkbaar in de diverse groepen:
- 56.9% (95% BI: 39.6–73.4, I2 99%) voor de Padua Prediction score;
- 53.8% (95% BI: 40.1–67.2, I2 98%) voor de ACCP-criteria;
- 50.5% (95% BI: 29.4–71.5, I2 99%) voor de Caprini-score.
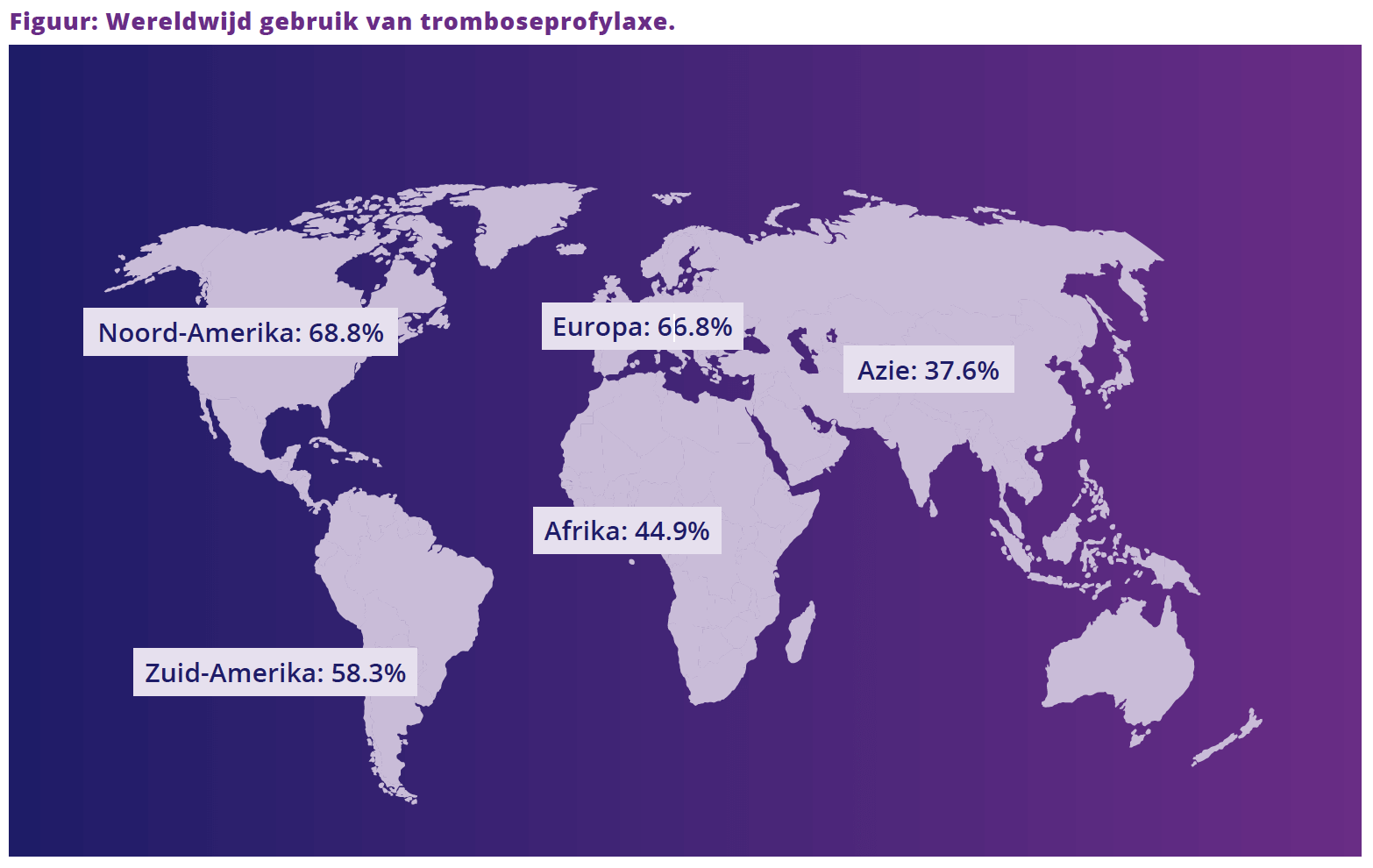
Grote regionale verschillen
De hoeveelheid deelnemers met een hoog VTE-risico die adequate tromboseprofylaxe kreeg, verschilde aanzienlijk per regio. Het percentage was het hoogst in Noord-Amerika met 68.6% (95% BI: 64.9–72.6, I2 96%), gevolgd door Europa met 66.8% (95% BI: 50.7–81.1, I2 98%) (zie Figuur).